何满兰,何虹,杨鑫
(南昌大学第二附属医院 肿瘤科,江西 南昌 330006)
乳腺癌是严重危害女性健康的恶性肿瘤[1]。据统计[2],全球乳腺癌的发病率以每年3.1%的速度增长,几乎所有人都将手术作为治疗的一部分。由于患者缺乏对治疗方案的了解,且早期乳腺癌患者接受保乳治疗和全乳切除治疗后生存率及远处转移的发生率相似[3],患者在手术选择中面临着决策困难,在决策中也常处于被动状态。决策辅助是一种基于循证医学,旨在促进共享决策和患者参与的工具,帮助患者权衡不同治疗方案的益处和风险,并做出特定、审慎的决定[4]。在现代医学模式的普及下,共享决策逐渐引起广泛关注,患者参与决策已成为现实需求[5]。但研究[6]表明,只有50%的乳腺癌患者按照自己意愿参与了手术的决定并对决策结果表示满意。目前关于术前决策辅助对乳腺癌患者手术知识和治疗决策影响的研究结果尚存争议。因此,本研究应用Meta分析比较术前决策辅助在乳腺癌患者治疗决策中的应用效果,现介绍如下。
1 资料与方法
1.1 文献检索策略 计算机检索中国生物医学文献数据库、中国知网、万方数据库、维普数据库、PubMed、Web of science、Cocharne libarary数据库,检索时限为建库至2020年5月。中文检索策略为(“乳腺癌 ”or“乳腺肿瘤 ”or“乳癌”)and(“决策辅助” or “决策支持 “or“决策辅助方案”)。英文检索策略为(“breast neoplasm” or “breast tumor” or “breast cancer” or “mammary cancer”)and(“decision aid” or “decision aids” or “decision support technique”)and(“randomized controlled trial” or “RCT”),采用主题词与自由词相结合的检索方式。追溯已纳入研究和相关系统评价的参考文献。
1.2 文献纳入标准 (1)研究设计为随机对照试验,语种限定中文或英文。(2)研究对象年龄≥18岁;诊断为乳腺癌、被建议进行乳房手术但未接受明确手术治疗的妇女;无其他癌症病史。排除标准:有复发或转移性乳腺癌;BRCA 1/2突变者;严重的心血管、呼吸系统等非恶性疾病患者。(3)干预措施是试验组行决策辅助方案,主要是使用决策辅助工具。①使用决策辅助手册、图片、宣传板等工具,提供的信息包括可选择的治疗方案及其利弊、可用治疗的收益和成本、可明确患者价值观的方法;②利用基于计算机的决策辅助网站,形成决策模板,主要由视频播放、语音叙述来提供治疗的信息;③由外科医生作为决策辅助信息提供方式的代理人,随机提供包含决策辅助的手术咨询和常规咨询,患者是否接受决策辅助取决于分配的外科医生。为明确决策辅助的干预效果,若有将决策辅助与其他干预措施相结合的研究,则只提取实施术前决策辅助的数据。(4)结局指标主要为决策冲突、决策知识、决策后悔、决策满意等。其中决策冲突均采用O’Connor编制[7]的决策冲突量表进行评估。
1.3 文献排除标准 研究结果中无相关结局指标或数据无法转换;无法获得全文;重复发表的文献。
1.4 文献筛选与资料提取 根据纳入与排除标准,由2名研究者独立筛选文献,提取资料后交叉核对,若出现分歧则由第3名研究者仲裁决定。提取的资料内容包括作者、发表年限、国家、样本量、研究对象特征、干预措施、测评时间、结局指标等。
1.5 文献质量评价 由2名研究者使用Cochrane协作网提供的偏倚风险评估工具[8]对纳入的文献进行方法学质量评价。评价内容包括随机分配方法、分配方案隐藏、盲法、结果数据的完整性、选择性报告数据、其他偏倚。原始研究完全符合上述标准的质量为A级,提示偏倚风险低;部分满足标准质量为B级,提示发生偏倚的可能性为中度;完全不满足标准者,质量为C级,发生偏倚的可能性高。
1.6 统计学处理 使用Revman 5.3软件行Meta分析。连续性变量以均数差(mean difference,MD)或标准化均数差(Standardized mean difference,SMD)及95%置信区间(confidence interval,CI)表示。以χ2检验确定研究间的异质性,若P≥0.1,I2<50%认为研究间有统计学同质性,选用固定效应模型;若P<0.1,I2≥50%,采用敏感性分析寻找异质性来源,如仍无法消除异质性,采用随机效应模型,不能定量分析的研究则行描述性分析。以漏斗图评价文献的发表偏倚。
2 结果
2.1 文献检索结果 初检得文献1846篇,其中,中文147篇、英文1699篇。查重后获得1096篇,阅读题目与摘要后初筛获得文献131篇,进一步阅读全文,排除研究数据无法提取、无法获得全文、研究内容及设计不符合的118篇文献,最终纳入13 篇文献[9-21]。
2.2 纳入研究的基本特征及文献质量评价 纳入的13篇研究均为英文文献,其中6篇质量等级为A,7篇质量等级为B,见表1。多数研究在盲法实施上存在不足。
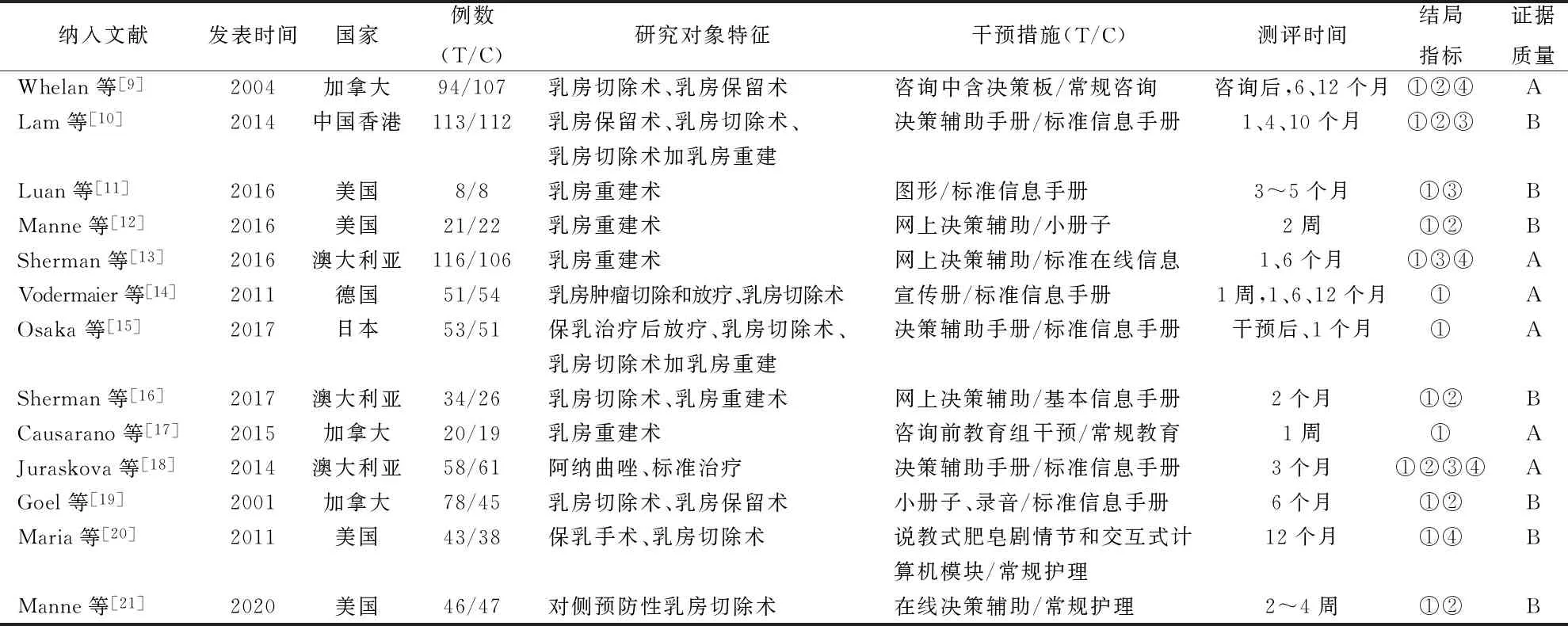
表1 纳入研究的基本特征及质量评价
2.3 Meta分析结果
2.3.1 决策冲突水平 13篇[12-21]报告了两组患者的决策冲突水平,其中2项[20-21]因无法提取数据而不纳入Meta分析,但结果均显示决策辅助组的决策冲突水平低于常规护理组,最终纳入11项[9-19]进行Meta分析。8篇[10-13,15-18]采用决策冲突量表的总分评估决策冲突水平,各研究间存在异质性(P=0.004,I2=67%),采用敏感性分析,排除Luan等[11]的研究后,各研究间异质性较小(P=0.12,I2=41%),故选用固定效应模型。结果表明决策辅助能降低乳腺癌患者的决策冲突水平(MD=-3.80,95%CI=-6.33~-1.26,P=0.003),如图1。
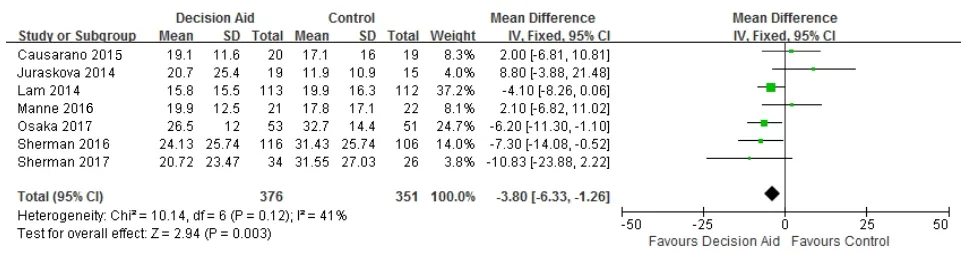
图1 术前决策辅助对乳腺癌患者决策冲突水平的影响(总分)
3篇[9,14,19]采用决策冲突量表均分评估决策冲突水平,研究间不存在异质性(P=0.54,I2=0%)。术前决策辅助较常规护理降低了患者的决策冲突水平(MD=-0.18,95%CI=-0.28~-0.08,P=0.0004),见图2。
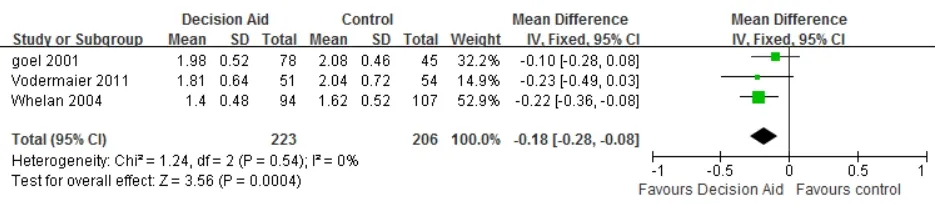
图2 术前决策辅助对乳腺癌患者决策冲突水平的影响(均分)
2.3.2 决策知识 7篇[9-10,12,16,18-19,21]比较了两组患者的决策知识,其中2篇[9,12]数据无法提取,故不纳入Meta分析,但结果均显示决策辅助组的患者决策知识有所增加。合并结果显示,各研究间不存在异质性(P=0.43,I2=0%)。Meta分析结果显示,术前决策辅助较常规护理增加了患者的决策知识(SMD=0.23,95%CI=0.07~0.39,P=0.004),见图3。

图3 术前决策辅助对乳腺癌患者决策知识的影响
2.3.3 决策后悔 4篇[10-11,13,18]报告了两组患者的决策后悔,各研究间异质性较大(P=0.0006,I2=83%),排除Luan等[11]的研究后,各研究间不存在异质性(P=0.93,I2=0%)。Meta分析显示,术前决策辅助能减少患者的决策后悔(MD=-5.47,95%CI=-8.38~-2.56,P=0.0002),见图4。
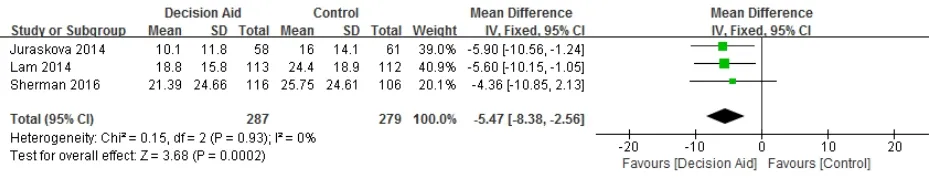
图4 术前决策辅助对乳腺癌患者决策后悔的影响
2.3.4 决策满意 4篇[9,13,18,20]报告了患者的决策满意度,各研究间异质性较小(P=0.14,I2=46%)。Meta分析显示,术前决策辅助能提高患者的决策满意度(MD=0.12,95%CI=0.05~0.20,P=0.001),见图5。
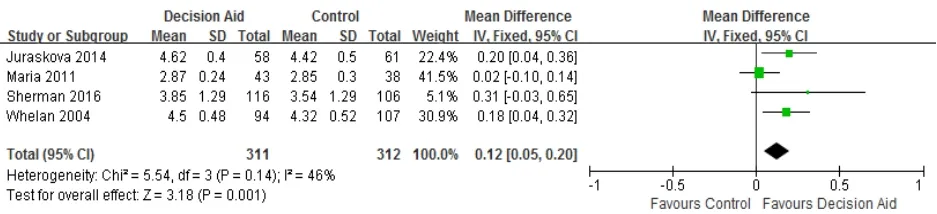
图5 术前决策辅助对乳腺癌患者决策满意的影响
2.4 发表偏倚 10项研究在漏斗图的两侧呈不完全对称分布,提示存在一定发表偏倚,见图6。
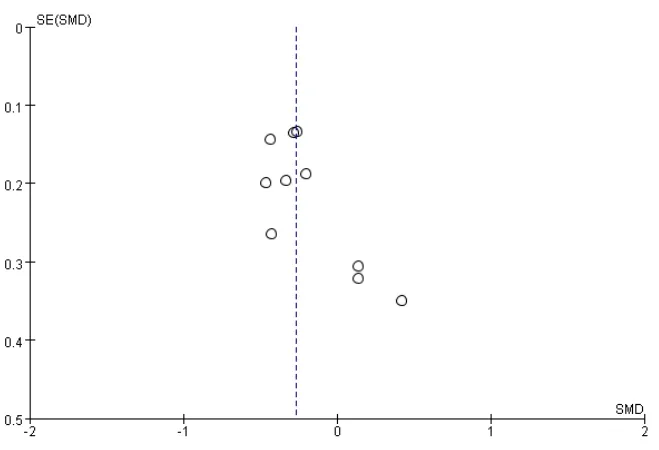
图6 漏斗图
3 讨论
3.1 纳入研究的方法学质量 本研究纳入文献整体质量较高,10篇[9,12-13,15-21]具体描述了随机方法,为计算机随机分组和聚类随机化分组;7篇[9,13-18]描述了分配隐藏方案;3篇[14-15,17]对研究对象或干预者实施盲法,2篇[15,18]在结局测量时使用盲法。所有研究基线可比(P>0.05)。
3.2 术前决策辅助对乳腺癌患者决策冲突水平的影响 本研究显示,术前决策辅助可降低乳腺癌患者的决策冲突水平,与Wong等[22]的研究结果一致。当患者不知晓决策风险、不了解决策重大利弊、不知如何权衡价值选择就会产生决策冲突心理[23]。决策辅助通过不同的方式促进患者共同参与决策,解决决策困惑,缓解患者的矛盾心理,提供替代方案的相对益处和风险的信息,并通过要求患者评价各种因素和结果重要性的决策练习来阐明患者的价值观,从而从根本上降低乳腺癌患者的决策冲突水平[11]。因决策冲突水平这一指标存在异质性,可能与样本量大小有关,今后应开展更多大样本、高质量的相关研究来验证效果。
3.3 术前决策辅助对乳腺癌患者决策知识的影响 术前决策辅助较常规护理相比,可显着增加乳腺癌患者的决策知识。在我国,参与治疗决策的乳腺癌患者只有49%[24],而决策参与度低的原因主要与手术治疗复杂、患者缺乏对治疗方案的了解有关[25]。决策辅助通过书面、口头或视觉形式提供患者信息,可增进患者对治疗方案的了解,提高其整体决策知识。但因患者教育水平有差异,对决策辅助工具的接受程度不同,这提示今后护士应针对不同类型的患者提供不同形式的决策辅助,如老年患者对图片、图表等形式更易接受,具备一定知识素养的患者选择计算机模块决策辅助可获得更现代化和直观的治疗信息。
3.4 术前决策辅助对乳腺癌患者决策后悔及决策满意的影响 本研究显示,术前决策辅助可减少乳腺癌患者的决策后悔,提升患者的决策满意度。决策辅助使患者参与到治疗方案的利弊及病情讨论中,帮助患者作出基于偏好的治疗决定,从而减少决策后悔,有效改善决策参与结局[26]。此外,可增进患者与医护人员的沟通与情感交流,使医患关系更加和谐,减少患者因缺乏治疗认知而造成的恐惧、不安等心理,进而有效提升其治疗决策后的满意度[24,27]。由于纳入研究较少,决策后悔这一指标存在异质性,需更多研究进一步证实。
3.5 不同术前决策辅助的效果分析 决策辅助是被实践证明可有效促进患者共享决策的工具。本研究使用的决策辅助工具虽不同,有决策辅助册子、图片、网站、谈话等,但对患者治疗选择与治疗认知的影响是一致的。Knerr等[28]对乳腺癌高危风险患者实施基于网络的决策支持,有效改善了患者的风险管理与疾病感知。王燕等[29]研究结果表明,对拟行乳腺癌切除术后乳房再造患者运用决策辅助手册,降低了患者的决策困境和决策后悔,改善了其焦虑抑郁情绪。Durand等[30]对乳腺癌患者实施图片与文字结合的决策辅助,促进了患者的决策参与。
3.6 本研究局限性和启示 本研究部分指标纳入文献数量较少,纳入了小样本的随机对照试验,样本上存在异质性;检索仅为公开发表的中英文文献,检索文献不够全面;纳入研究大部分未提及盲法实施,可能导致结果偏倚;各研究决策辅助工具类型、测评时间不统一,可能存在结果偏倚;今后研究应扩大样本量进行深入研究,将干预方案严谨化,注重盲法的实施,提高临床研究的质量,以提供更高级别的证据。



